Interview
„Häufig haben wir das Nachsehen“
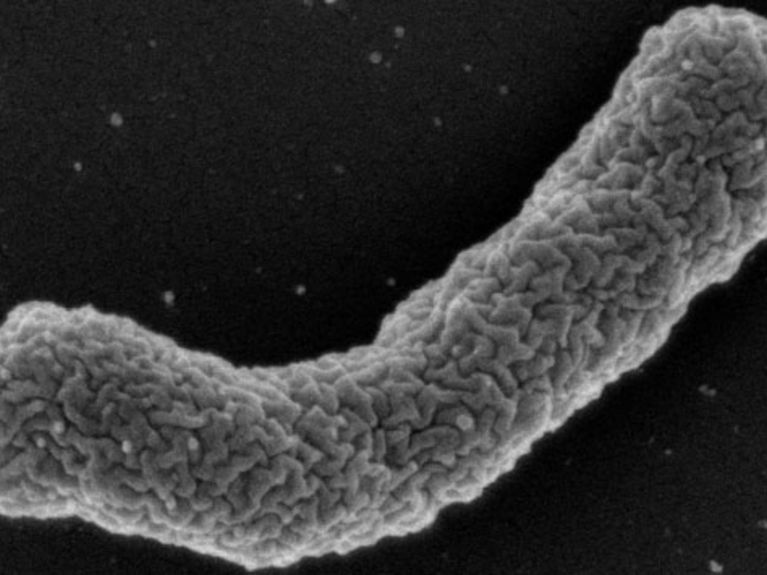
<b>Antibiotikaproduzent</b> Das Bakterium <i>Eleftheria terrae</i> stellt das Antibiotikum Teixobactin her. Bild: William Fowley/Northeastern University
Forscher haben ein neues Antibiotikum entdeckt, das gegen zahlreiche resistente Keime wirkt. Tanja Schneider vom Deutschen Zentrum für Infektionsforschung erzählt, wie die Wissenschaftler den Wirkstoff aufspürten und warum Erfolge in der Bakterienbekämpfung so selten sind.
Wann könnte Teixobactin als Antibiotikum zugelassen werden?
Die Forscher haben das Antibiotikum dank einer vielversprechenden Suchmethode entdeckt. Dabei werden Bakterien in ihrem natürlichen Umfeld herangezüchtet. Was macht diese Methode so besonders?
Die Biologin Tanja Schneider ist Privatdozentin an der Universität Bonn und Leiterin einer Nachwuchsgruppe am Deutschen Zentrum für Infektionsforschung. Seit mehr als zehn Jahren erforscht sie das Wechselspiel von Bakterien und Antibiotika. Foto: DZIF
Die meisten Antibiotika sind in ihrer Grundstruktur seit langem bekannt. In den 30 Jahren vor der Entdeckung von Teixobactin wurden lediglich zwei neue Klassen von Antibiotika als Medikamente zugelassen. Warum war man nicht erfolgreicher?
Gibt es weitere Gründe für die geringe Erfolgsquote?
Wie steht es generell um die Finanzierungsbereitschaft großer Pharmafirmen von Forschungsvorhaben im Bereich der Antibiotikaforschung?
Gibt es auch positive Entwicklungen?
iChips: Bakterien werden in ihrem natürlichen Lebensraum kultiviert. Bild: Slava Epstein, Northeastern University, Boston
Die Methode: iChips lassen Bakterien wachsen
99 Prozent alle Bakterien lassen sich bis heute nicht im Labor züchten. Mit einem Trick schaffen es Wissenschaftler nun, die Keime dennoch wachsen zu lassen: Sie geben einzelne Bakterien in abgeschlossenen Kammern, die für Nährstoffe durchlässig sind. Die Kammern legen sie in die natürliche Umgebung - in diesem Fall den Boden. Dort vermehren die Bakterien sich und können anschließend im Labor untersucht werden.
Was sind Antibiotika?
Antibiotika sind Substanzen, die den Stoffwechsel von Bakterien hemmen oder diese abtöten. Dabei handelt es sich um unterschiedliche chemische Stoffe, die in der Natur hauptsächlich von Pilzen oder Bakterien gebildet werden, um sich gegen andere Bakterien zu schützen. Inzwischen ist es auch gelungen, Antibiotika künstlich im Labor herzustellen. Unterteilen lassen sie sich nach verschiedenen Gesichtspunkten: ihrer chemischen Struktur, der Wirksamkeit oder ihrem Wirkort. Mehr Informationen zu dem Thema gibt es auf der Infothek des Helmholtz-Zentrums für Infektionsforschung zu lesen.
Leser:innenkommentare